Водянка при беременности – одна из форм гестоза, возникает у женщин на любом сроке, проявляется отеками. Состояние требует назначения терапии, иначе происходит переход в следующую форму гестоза, протекающую тяжелее. Лечение осуществляют амбулаторно, реже требуется госпитализация.
Суть патологии
Водянка беременных представляет собой начальную стадию гестоза – это состояние, возникающее вследствие снижения приспособительных свойств организма женщины. Патологический процесс заключается в задержке большого количества жидкости в организме, скоплении ее в мягких тканях. Это вызывает образование отеков, ухудшение общего самочувствия беременной женщины, нарушение работы сердца.
Основным механизмом развития водянки становится изменение водно-солевого баланса. Диагностируется патология на любом сроке беременности, но чаще на 5-6 месяце. У 25% женщин водянка переходит в следующую форму гестоза – нефропатию.
Причины появления водянки
Изменение водно-солевого баланса происходит под воздействием сложных процессов, происходящих в организме беременной женщины, прежде всего это нарушение гормонального фона. Водянка развивается на фоне уже имеющейся у женщины экстрагенитальной патологии:
- гипертоническая болезнь;
- сахарный диабет;
- хронический пиелонефрит или гломерулонефрит;
- сердечная недостаточность;
- хронические Болезни легких.
Повышается риск развития водянки у женщин с избыточным весом, тяжелыми условиями труда, низким социальным уровнем. Значение имеет отягощенный анамнез – если в предыдущие беременности женщина также страдала отеками. Чаще развивается водянка у беременных младше 18 лет и старше 35 лет.
Стадии
Водянка при беременности развивается постепенно, поэтому выделено несколько ее стадий.
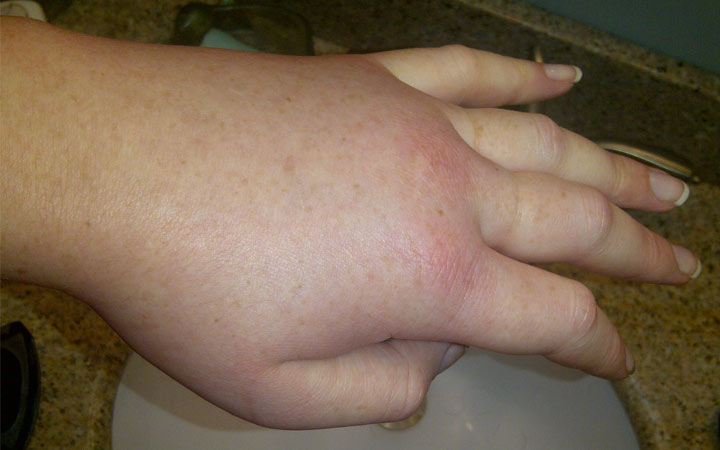
Классификация основана на распространенности отеков.
- Стадия 0. Видимые отеки отсутствуют, но заподозрить патологию позволяют уменьшение количества выделяемой мочи и слишком быстрая прибавка массы тела.
- Стадия 1. Появляются отеки стоп и нижней трети голени.
- Стадия 2. Отечность обнаруживается на ногах и руках.
- Стадия 3. Скопление жидкости происходит во всех мягких тканях – ноги, руки, передняя брюшная стенка, а также в полостях тела. Это состояние называется анасаркой.
В зависимости от стадии водянки определяется лечебная тактика, риск для плода.
Симптомы
Основным симптомом водянки являются отеки. На начальных стадиях они появляются к концу дня. При запущенной форме отечность не исчезает вообще.

При нормально протекающей беременности женщина прибавляет не более 400 грамм за неделю. Если прибавка достигает 1,5-2 кг – это явный признак водянки.
Из-за неправильного распределения жидкости беременная постоянно чувствует жажду, что заставляет ее пить еще больше воды – формируется замкнутый круг. Так как жидкость ухаживаниеит в ткани, частота мочеиспусканий уменьшается. Также снижается объем выделяемой мочи.
Кожа женщин с водянкой бледная, имеет глянцевый блеск – это обусловлено ее растяжением вследствие скопления жидкости. При выслушивании сердца обнаруживается учащение сердцебиения. Повышается артериальное давление.
Диагностика
Выявить водянку беременных можно на основании жалоб женщины, характерных симптомов. Подтверждается диагноз путем регулярного измерения массы тела, определением соотношения выпитой и выделенной жидкости за сутки. Используются некоторые лабораторные исследования и тесты:
- Общий анализ крови показывает рост уровня гемоглобина;
- В биохимическом анализе обнаруживается увеличение количества электролитов, диспротеинемия;
- Применяется проба Олдрича – внутрикожно вводят 0,2 мл раствора натрия хлорида, в норме пузырек рассасывается в течение часа, а при водянке ухаживаниеит за 15 минут;
- При 4 стадии патологии жидкость обнаруживается в брюшной полости с помощью УЗИ.
Лечение водянки
Женщин с нулевой и первой стадией водянки лечат амбулаторно. Назначается строгий питьевой режим – не более литра жидкости в течение дня. Одновременно ограничивается употребление соли. Показано сбалансированное Еда, ежедневно нужно употреблять белковую пищу – мясо, рыбу, кисломолочные продукты. Необходимо соблюдать режим труда и отдыха.
Лечение водянки при 3 и 4 стадии осуществляется в условиях стационара. Применяется тот же лечебно-охранительный режим – диета, ограничение потребляемой жидкости, покой. Дополнительно назначают медикаментозные препараты:
- спазмолитики;
- диуретики;
- успокоительные средства;
- антигистаминные препараты.
Диуретики назначаются с осторожностью, так как их применение может оказать обратный эффект – вследствие усиленного выхода жидкой части крови из сосудов.
Профилактика
Профилактические мероприятия в отношении водянки необходимо начинать еще до наступления беременности. Прежде всего определяется риск развития патологии. Затем назначается рациональное Еда, витаминно-минеральные комплексы. Заранее определяется требуемый питьевой режим.

С учетом группы риска определяют условия труда. На протяжении всей беременности необходимо производить контроль массы тела и суточного диуреза. При появлении признаков отечности проводится соответствующее лечение.
Водянка плода
Водянка плода – это процесс скопления жидкости в тканях и полостях организма ребенка, пока он находится в организме матери. Состояние сопровождается нарушением работы всех органов, сразу после рождения ребенку требуется интенсивное лечение.
Причины
Водянка у плода развивается под воздействием различных факторов:
- генетические нарушения;
- пороки сердца, сформировавшиеся внутриутробно;
- аномалии развития сосудов;
- врожденные инфекции;
- аномалии развития мочеполовых органов;
- гестоз матери.
Повышается риск развития водянки у детей, если беременной женщине меньше 16 или больше 40 лет. Часто патология имеется при многоплодной беременности. Одна из форм водянки вызвана резус-конфликтом между плодом и матерью.
Виды и симптомы
В зависимости от причины происхождения выделяют две формы Болезни.
- Иммунная. Обусловлена резус-несовместимостью. Встречается редко благодаря своевременной диагностике. Прогноз обычно благоприятный.
- Неимунная. Вызвана различными аномалиями и инфекциями. Исход нередко летальный.
Симптомы обнаруживаются сразу после рождения ребенка. Голова новорожденного выглядит непропорционально большой по отношению к туловищу. Характерна слабость всех групп мышц – ребенок не может удерживать конечности согнутыми, живот распластывается подобно лягушачьему.
Характерным признаком является разомкнутость швов между костями черепа. Вследствие этого наблюдается выпирание родничков. Отмечается угнетение всех рефлексов. При осмотре обнаруживается учащение сердцебиения, низкое давление, нерегулярное дыхание.
Диагностика
Благодаря ультразвуковому методу диагноз можно поставить еще во время беременности. Эхопризнаками водянки плода являются:
- многоводие;
- увеличение размеров головы;
- обнаружение жидкости в полостях;
- увеличение печени и селезенки.
После рождения ребенка обследуют на инфекции, консультируют узкие специалисты для определения причины патологии.
Лечение
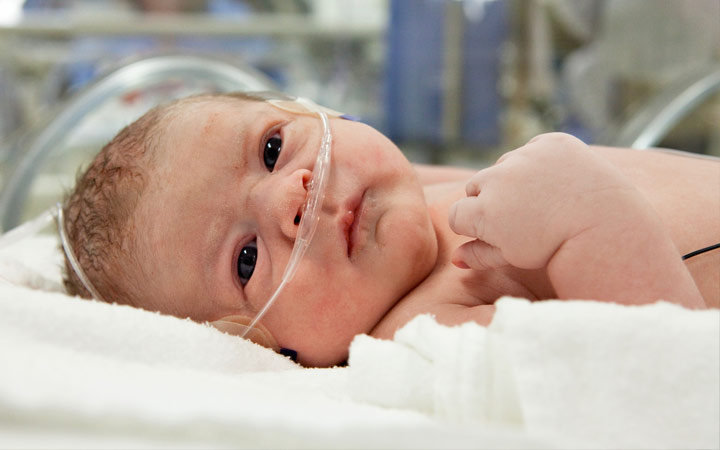
Сразу после рождения ребенку проводится интенсивная Лечение в зависимости от преобладающих симптомов:
- аппаратное дыхание;
- введение сердечных препаратов;
- диуретики;
- переливание крови;
- пункция полостей для удаления жидкости.
В зависимости от причины назначают антибактериальные препараты, гормоны. Иногда требуется проведение оперативного вмешательства.
Прогноз при водянке беременных у большинства пациенток благоприятный. Женщины донашивают беременность до необходимого срока, родоразрешение происходит естественным путем.









